Наднирники — це парні ендокринні залози, які розташовані в заочеревинному просторі у верхнього полюса правої та лівої нирки. Це життєво важливі органи в людському організмі. Як і щитоподібна залоза, наднирники відповідають за вироблення низки гормонів, які впливають на наше здоров’я та самопочуття. Основна функція надниркових залоз — це регуляція обміну речовин і адаптація організму людини до стресових ситуацій.
Завдяки широкій доступності ультразвукового дослідження (УЗД), комп’ютерної та магнітно-резонансної томографії (КТ та МРТ) випадкове виявлення пухлин наднирників стало досить частим (у 2–5 % обстежених пацієнтів). Водночас важливо знати, що випадково виявлена пухлина не є показанням до обов’язкової операції, але потребує ретельного обстеження та спостереження!
Якщо утворення виявлено випадково, воно називається «інциденталомою» (від incidental — випадковий). Найчастіше «інциденталомою» є гормонально неактивне та у 90 % випадків доброякісне утворення. Якщо під час обстеження визначено її гормональну активність, то, залежно від гормону, що виробляється, пухлина називається — кортикостерома, феохромоцитома, альдостерома тощо.
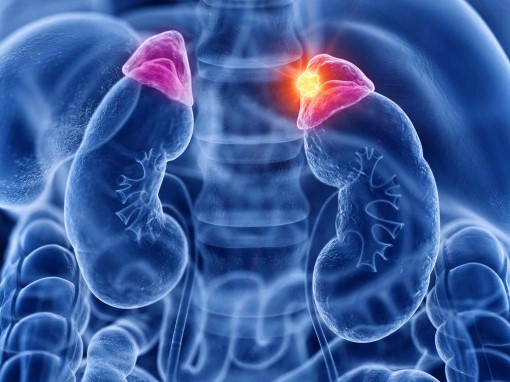
Клінічна картина в разі новоутворень надниркових залоз дуже різноманітна й залежить від характеристик пухлини (доброякісна або злоякісна) та виду її гормональної активності.
Симптоматика в разі пухлин наднирників також залежить від того, який саме гормон продукує пухлина (кортизол, адреналін, норадреналін, альдостерон або статеві гормони).
Кортизол впливає майже всі обмінні процеси в організмі — метаболізм білків, жирів і вуглеводів. Чинить вплив на серцево-судинну систему, нирки, діяльність центральної нервової системи. Тому кортизол-продукуюча пухлина наднирника (кортикостерома) супроводжується такими гормональними симптомами, як поява ожиріння, розтягнень на шкірі, м’язової слабкості, розвиток остеопорозу, депресій.
Кризове або постійне підвищення артеріального тиску (АТ), тахікардія та почуття страху спостерігається в разі феохромоцитоми — пухлині, яка виробляє адреналін або норадреналін.
Стійке та постійне підвищення артеріального тиску відзначається в разі альдостероми — пухлини, яка виробляє альдостерон.
Поява вираженої мускулатури, оволосіння, грубого голосу може спостерігатися в разі вірилізуючої аденоми наднирника (андростеромі), що виробляє статеві гормони.
На щастя, злоякісні пухлини надниркових залоз (наприклад, адренокортикальний рак або злоякісна феохромоцитома) трапляються досить рідко (1–2 % від усіх пухлин). Симптоматика за таких умов характеризується й гормональними проявами, і симптомами, типовими для всіх злоякісних пухлин (втрата ваги, поява болю, порушення травлення тощо). Злоякісні пухлини наднирників вимагають швидкого й радикального лікування.
У межах комплексного обстеження пацієнтів з «інциденталомами» наднирників проводяться такі діагностичні заходи:
- ретельний збір анамнезу та клінічний огляд;
- вимірювання частоти пульсу та артеріального тиску (Холтерівське моніторування ЕКГ і добове моніторування АТ);
- лабораторні дослідження (АКТГ, кортизол, метанефрини, ренін, альдостерон, хромогранін А тощо);
- за показаннями проводять діагностичні тести та проби (наприклад, нічна проба з дексаметазоном);
- УЗД надниркових залоз;
- комп’ютерна та/або магнітно-резонансна томографія наднирників.
У яких випадках допустимо спостереження випадково виявлених новоутворень наднирників?
- Відсутність гормональної активності.
- Розмір менше ніж 4 см.
- Кругла або овальна форма.
- Однорідна структура.
- Чітка відмежованість від прилеглих тканин.
- Жирова щільність (-30 -90 НU).
- Нативна щільність (без контрасту) — менше як 10 НU.
- Швидке виведення понад 50 % контрасту.
- Стабільне або повільне зростання пухлини в контрольних дослідженнях (менше як 0,5 см/рік).
Лікування гормонально-активних, щільних, великих і пухлин наднирників, які швидко зростають, тільки хірургічне!
Своєчасне хірургічне лікування пухлин наднирників більш ніж у 90 % випадків супроводжується сприятливими прогнозами. Після видалення пухлини регрес симптоматики помітний уже через 1–2 місяці. Стабілізується артеріальний тиск, покращується зовнішність, приходять у норму обмінні процеси в організмі, знижується або нормалізується маса тіла.
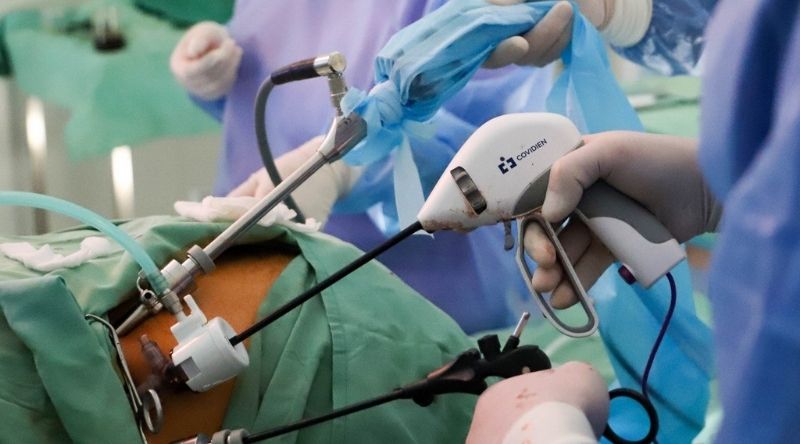
У хірургії наднирників «золотим стандартом» є ендоскопічні втручання, які дають змогу безпечно та з мінімальною травмою провести операцію на анатомічно «глибоко» розташованому органі. Відеоендоскопічні операції на наднирниках розподіляються на лапароскопічні (з боку живота, з проникненням у черевну порожнину) і ретроперитонеоскопічні (з боку спини, без проникнення в черевну порожнину). Лапаро- та ретроперитонеоскопічні втручання можуть бути робот-асистованими (із застосуванням робототехніки) або мануально-аситованими (із застосуванням руки хірурга). Відкриті операції на надниркових залозах проводять рідко й за певними показаннями, провідними з яких є розміри пухлин понад 7–10 см, ознаки злоякісності та спайковий процес після раніше перенесених операцій.
Найкращою операцією на наднирниках визнана ендоскопічна адреналектомія із заднього мінідоступу [Mini Back Scope Adrenalectomy (MBSA)], також відома як «задня ретроперитонеоскопічна адреналектомія». Цей спосіб видалення пухлин наднирників уперше був описаний німецьким професором M. K. Walz з міста Ессен. У процесі цієї операції хірург застосовує маленький ендоскоп і тонкі інструменти для виділення та видалення утворення наднирника через невеликі проколи на спині. Ця мініоперація є кращою для понад 95 % пацієнтів із пухлинами наднирників, оскільки показала свою ефективність і безпеку проти традиційних доступів і лапароскопічних методів. У більшості спеціалізованих центрах світу саме ця операція стала «золотим стандартом» у хірургії наднирників: https://kem-med.com/, https://www.adrenal.com/, https://www.mayoclinic.org/, https://m.endoinfo.ru/.
Техніка виконання ендоскопічної адреналектомії із заднього мінідоступу [Mini Back Scope Adrenalectomy (MBSA)]
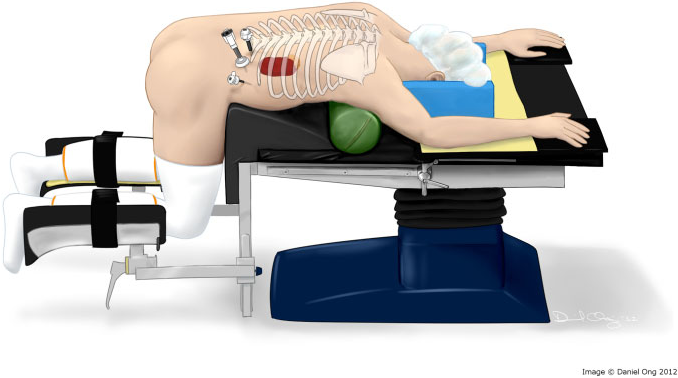
При виконанні позачеревного доступу пацієнт розташовується на животі, ноги наведені та зігнуті в колінах та кульшових суглобах. Хірург виконує три проколи в ділянці нирок, справа або зліва, залежно від розташування пухлини. Далі за допомогою відеокамери та двох інструментів (затискача та ножиць LigaSure) заходить у заочеревинний простір. Вуглекислий газ під тиском надходить і розшаровує заочеревинну жирову клітковину, тим самим створюючи робочий простір для маніпуляцій хірурга. Під постійним відеоконтролем хірург поступово виділяє пухлину наднирника, перетинає основні її судини і проводить видалення через один із проколів. При невеликих розмірах пухлини та відсутності вираженої заочеревинної жирової клітковини час операції може становити менше 1 години.
Чому ж ендоскопічна адреналектомія із заднього міні-доступу [Mini Back Scope Adrenalectomy (MBSA)] вважається найбільш оптимальною операцією при пухлинах наднирників?
- Як відомо, наднирники розташовані над нирками в заочеревинному просторі, тобто поза черевної порожнини. Прямий заочеревинний хірургічний доступ до наднирників є анатомічним, малотравматичним та безпечним, оскільки відсутня необхідність маніпуляцій з кишечником, печінкою, селезінкою, підшлунковою залозою та іншими органами черевної порожнини, що значно знижує ризик їх пошкодження.
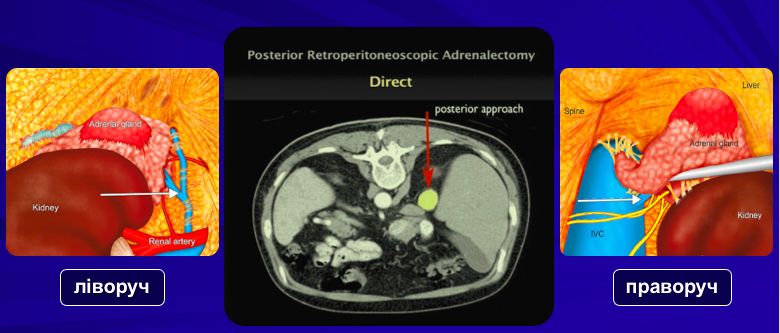
- Наявність вуглекислого газу під підвищеним тиском поза черевної порожнини чинить менший вплив на серцево-судинну систему.
- Чіткі та постійні анатомічні орієнтири — XI та XII ребра, паравертебральні м’язи та нирки.
- Пацієнт розташовується на операційному столі в положенні на животі, тому немає навантаження на хребет на відміну від традиційних відкритих і лапароскопічних операцій із розгинанням хребта у разі бічного укладання пацієнта.
- Можливість проведення двобічних втручань без перекладання хворого.
- Можливість проведення MBSA пацієнтам із надмірною вагою.
- Можливість проведення MBSA пацієнтам зі спайковим процесом, який є в більшості пацієнтів, які перенесли операції на черевній порожнині.
- Відсутність ризику виникнення спайок у черевній порожнині.
- Мінімальний рівень післяопераційного болю, оскільки больова чутливість спини набагато нижча, ніж живота.
- Раннє відновлення, можливість вживання води та їжі вже через 2–3 години після операції.
- Виписка з клініки на 2–3 день.
- Винятковий косметичний результат — залишається три ледь помітні рубці в поперековій ділянці.
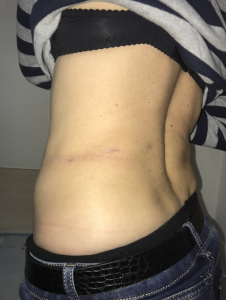
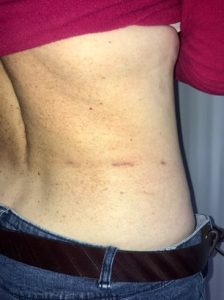
Показання до MBSA:
- пухлини з будь-яким ступенем підвищення гормональної активності;
- гормонально неактивні пухлини (розміром понад 4 см та менше ніж 7 см);
- великі кісти наднирників зі здавленням навколишніх органів;
- метастази (розміром менше ніж 4 см) без інфільтрації навколишніх структур, крім жирової тканини;
- вузлова або невузлова гіперплазія наднирників із гіперкортицизмом.
Протипоказання до MBSA:
- гормонально активні або неактивні пухлини (розміром понад 6–7 см);
- злоякісні пухлини (крім дрібних метастазів);
- екстремальне ожиріння;
- маленька відстань (менше ніж 4 см) між ребрами та гребенем клубової кістки.
У післяопераційному періоді всі пацієнти впродовж місяця перебувають під амбулаторним наглядом для визначення необхідності замісної гормональної терапії. Під час спостереження ведеться щоденник артеріального тиску, за показаннями визначається рівень кортизолу, АКТГ. Це дає змогу уникнути тяжких ускладнень, пов’язаних із недостатнім функціонуванням єдиного наднирника.
До кого звернутися, якщо у Вас виявили чи запідозрили пухлину наднирника?
Насамперед запідозривши захворювання наднирників, у жодному разі не займайтеся самолікуванням. Обов’язково зверніться до досвідченого ендокринолога або хірурга-ендокринолога.
Вас цікавить видалення пухлини наднирника, ціна якого залишається доступною? Або Ви хочете з’ясувати необхідність такої операції?
Хірург-ендокринолог вищої категорії Корчагін Єгор Павлович, який спеціалізується на патології наднирників, з готовністю проведе консультацію та відповість на всі питання! А також допоможе розшифрувати результати аналізів, УЗД, КТ, МРТ і визначити ефективне лікування.
Якщо знадобиться видалення пухлини наднирника, хірург-ендокринолог Корчагін Єгор Павлович проведе найбезпечнішу та малотравматичну операцію — ендоскопічну адреналектомію із заднього мінідоступу [Mini Back Scope Adrenalectomy (MBSA)], яка визнана кращою операцією.
Звертайтеся до спеціаліста особисто або записуйтесь на консультацію на сайті чи по телефону.