Надпочечники – это парные эндокринные железы, расположенные в забрюшинном пространстве у верхнего полюса правой и левой почки. Это жизненно важные органы в организме человека. Как и щитовидная железа, надпочечник отвечает за выработку ряда гормонов, влияющих на наше здоровье и самочувствие. Основная функция надпочечников – это регуляция обмена веществ и адаптация организма человека к стрессовым ситуациям.
Благодаря широкой доступности ультразвукового исследования (УЗИ), компьютерной и магнитно-резонансной томографии (КТ и МРТ) случайное выявление опухолей надпочечников стало довольно частым (у 2-5 % обследуемых людей). При этом важно знать, что случайно выявленная опухоль не является показанием к обязательной операции, но требует тщательного обследования и наблюдения!
Если образование обнаружено случайно, оно называется «инциденталомой» (от incidental – случайный). Чаще «инцидентолома» является гормонально неактивным и в 90 % случаев доброкачественным образованием. Если при обследовании определена ее гормональная активность, то, в зависимости от вырабатываемого гормона, опухоль получает название – кортикостерома, феохромоцитома, альдостерома и т.д.
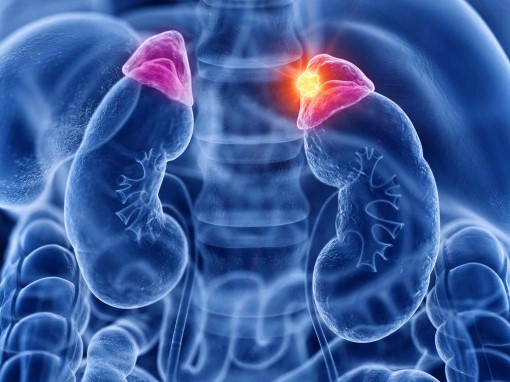
Клиническая картина при новообразованиях надпочечников очень разнообразна и зависит от характеристик опухоли (доброкачественная или злокачественная) и от ее гормональной активности.
Симптоматика при опухолях надпочечников также зависит от того, какой гормон продуцирует опухоль (кортизол, адреналин, норадреналин, альдостерон или половые гормоны).
Кризовое или постоянное повышение артериального давления (АД), тахикардия и чувство страха наблюдается при феохромоцитоме – опухоли, вырабатывающей адреналин или норадреналин.
Устойчивое и постоянное повышение АД отмечается при альдостероме – опухоли, вырабатывающей альдостерон.
Появление выраженной мускулатуры, оволосения, грубого голоса может наблюдаться при вирилизирующей аденоме надпочечника (андростероми), вырабатывающей половые гормоны.
К счастью, злокачественные опухоли надпочечников (например, адренокортикальный рак или злокачественная феохромоцитома) встречаются довольно редко (1-2 % из всех опухолей). Симптоматика при этом характеризуется и гормональными проявлениями, и симптомами, типичными для всех злокачественных опухолей (потеря веса, появление боли, нарушение пищеварения и т.п.). Злокачественные опухоли надпочечников требуют быстрого и радикального лечения.
В рамках комплексного обследования пациентов с «инциденталомами» надпочечников проводятся следующие диагностические мероприятия:
- тщательный сбор анамнеза и клинический осмотр;
- измерение частоты пульса и АД (Холтеровское мониторирование ЭКГ и суточное мониторирование АД);
- лабораторные исследования (АКТГ, кортизол, метанефрины, ренин, альдостерон, хромогранин А и др.);
- по показаниям проводят диагностические тесты и пробы (например ночная проба с дексаметазоном);
- УЗИ надпочечников;
- компьютерная и/или магнитно-резонансная томография надпочечников.
В каких случаях допустимо наблюдение случайно выявленных новообразований надпочечников?
- Отсутствие гормональной активности.
- Размер менее 4 см.
- Круглая или овальная форма.
- Однородная структура.
- Четкая отграниченность от близлежащих тканей,
- Жировая плотность (-30 -90 НU).
- Нативная плотность (без контраста) – менее 10 НU.
- Быстрое выведение более 50 % контраста.
- Стабильный или медленный рост опухоли в контрольных исследованиях (менее 0,5 см/год).
Лечение гормонально-активных, плотных, крупных и быстрорастущих опухолей надпочечников только хирургическое!
Своевременное хирургическое лечение опухолей надпочечников более чем в 90 % случаев сопровождается благоприятными прогнозами. После удаления опухоли регресс симптоматики заметен уже через 1-2 месяца. Стабилизируется артериальное давление, улучшается внешность, приходят в норму обменные процессы в организме, снижается или нормализуется масса тела
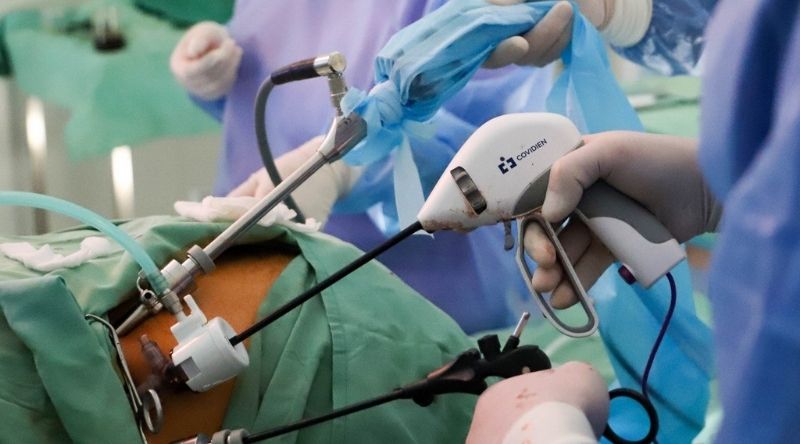
В хирургии надпочечников «золотым стандартом» являются эндоскопические вмешательства, которые позволяют безопасно и с минимальной травмой выполнять операции на анатомически «глубоко» расположенном органе. Видеоэндоскопические операции на надпочечниках делятся на лапароскопические (со стороны живота, с проникновением в брюшную полость) и ретроперитонеоскопические (со стороны спины, без проникновения в брюшную полость). Лапаро- и ретроперитонеоскопические вмешательства могут быть робот-ассистированными (с применением робототехники) или мануально-ассистированными (с применением руки хирурга). Открытые операции на надпочечниках выполняются редко и по определенным показаниям, основными из которых являются размеры опухолей более 7-10 см, признаки злокачественности и спаечный процесс после ранее перенесенных операций.
Лучшей операцией на надпочечниках признана эндоскопическая адреналэктомия из заднего минидоступа [Mini Back Scope Adrenalectomy (MBSA)], также известной как «задняя ретроперитонеоскопическая адреналэктомия». Этот способ удаления опухолей надпочечников впервые был описан немецким профессором M. K. Walz из города Эссен. При этой операции хирург использует маленький эндоскоп и тонкие инструменты для выделения и удаления опухоли надпочечника через небольшие проколы на спине. Эта миниоперация является лучшей для более чем 95 % пациентов с опухолями надпочечников, поскольку показала свою эффективность и безопасность по сравнению с традиционными доступами и лапароскопическими методами. В большинстве специализированных центрах по всему миру именно эта операция стала «золотым стандартом» в хирургии надпочечников: https://kem-med.com/, https://www.adrenal.com/, https://www.mayoclinic.org/, https://m.endoinfo.ru/.
Техника выполнения эндоскопической адреналектомии из заднего минидоступа [Mini Back Scope Adrenalectomy (MBSA)]
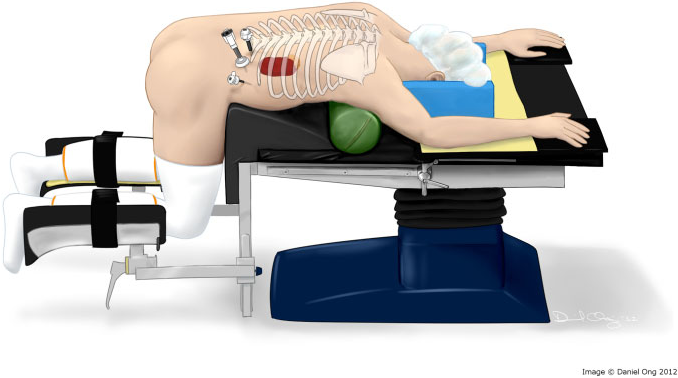
При выполнении внебрюшинного доступа пациент располагается на животе, ноги приведены и согнуты в коленях и тазобедренных суставах. Хирург выполняет три прокола в области почек, справа или слева, в зависимости от расположения опухоли. Далее с помощью видеокамеры и двух инструментов (зажима и ножниц LigaSure) входит в забрюшинное пространство. Углекислый газ под давлением поступает и расслаивает забрюшинную жировую клетчатку, создавая тем самым рабочее пространство для манипуляций хирурга. Под постоянным видеоконтролем хирург постепенно выделяет опухоль надпочечника, пересекает основные ее сосуды и производит удаление через один из проколов. При небольших размерах опухоли и отсутствии выраженной забрюшинной жировой клетчатки время операции может составлять менее 1 часа.
Почему же эндоскопическая адреналектомия из заднего минидоступа считается наиболее оптимальной операцией при опухолях надпочечников?
- Как известно, надпочечники расположены над почками в забрюшинном пространстве, то есть вне брюшной полости. Прямой забрюшинный хирургический доступ к надпочечникам является анатомическим, малотравматичным и безопасным, поскольку отсутствует необходимость манипуляций с кишечником, печенью, селезенкой, поджелудочной железой и другими органами брюшной полости, что значительно снижает риск их повреждения.
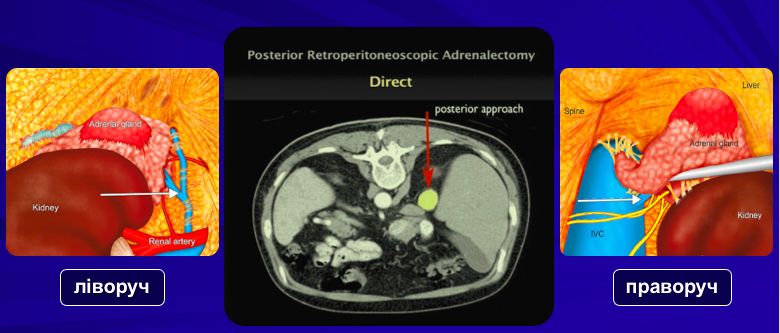
- Наличие углекислого газа под повышенным давлением вне брюшной полости оказывает меньшее влияние на сердечно-сосудистую систему.
- Четкие и постоянные анатомические ориентиры – XI и XII ребра, паравертебральные мышцы и почки.
- Пациент находится на операционном столе в положении на животе, поэтому отсутствует нагрузка на позвоночник, как при традиционных открытых и лапароскопических операциях с разгибанием позвоночника при боковой укладке пациента.
- Возможность выполнения двусторонних вмешательств без перекладывания больного.
- Возможность проведения MBSA пациентам с избыточным весом.
- Возможность проведения MBSA пациентам со спаечным процессом, имеющимся у большинства пациентов, перенесших операции на брюшной полости.
- Отсутствие риска возникновения спаек в брюшной полости.
- Минимальный уровень послеоперационной боли, поскольку болевая чувствительность спины ниже, чем живота.
- Раннее восстановление, возможность приёма воды и пищи уже через 2-3 часа после операции.
- Выписка из клиники на 2-3 день.
- Исключительный косметический результат – остается три едва заметных рубца в поясничной области.
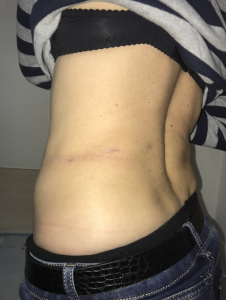
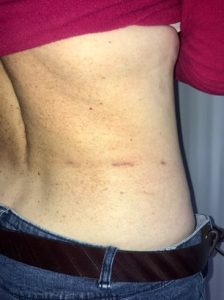
Показания к MBSA:
- опухоли с любой степенью повышения гормональной активности;
- гормонально неактивные опухоли (размером более 4 см и менее 7 см);
- большие кисты надпочечников со сдавливанием окружающих органов;
- метастазы (размером менее 4 см) без инфильтрации окружающих структур кроме жировой ткани;
- узловая или неузловая гиперплазия надпочечников с гиперкортицизмом.
Противопоказания к MBSA:
- гормонально активные или неактивные опухоли (размером более 6-7 см);
- злокачественные опухоли (кроме мелких метастазов);
- экстремальное ожирение;
- маленькое расстояние (менее 4 см) между ребрами и гребнем подвздошной кости.
В послеоперационном периоде все пациенты в течение месяца находятся под амбулаторным наблюдением с целью определения необходимости заместительной гормональной терапии. Во время наблюдения ведется дневник артериального давления, по показаниям определяется уровень кортизола, АКТГ. Это позволяет избежать тяжелых осложнений, связанных с недостаточной работой единственного надпочечника.
К кому обратиться, если у Вас обнаружили или заподозрили опухоль надпочечника?
Прежде всего, подозревая у себя заболевание надпочечника, ни в коем случае не занимайтесь самолечением. Обязательно обратитесь к опытному эндокринологу или хирургу-эндокринологу.
Вас интересует удаление опухоли надпочечника, цена которого остается доступной? Или вы хотите узнать необходимость такой операции?
Хирург-эндокринолог высшей категории Корчагин Егор Павлович, специализирующийся на патологии надпочечников, с готовностью проведет консультацию и ответит на все вопросы! Также поможет расшифровать результаты анализов, УЗИ, КТ, МРТ и подобрать эффективное лечение.
Если понадобится удаление опухоли надпочечника, хирург-эндокринолог Корчагин Егор Павлович проведет самую безопасную и малотравматичную операцию – эндоскопическую адреналэктомию из заднего минидоступа [Mini Back Scope Adrenalectomy (MBSA)], признанную лучшей операцией.
Обращайтесь к специалисту лично или записывайтесь на консультацию на сайте или по телефону.